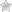Поджелудочная железа играет важную роль в организме человека, контролируя обмен энергией и биохимические процессы. Ферменты, производимые этим органом, активно участвуют в разложении жиров, углеводов и белков, поступающих с пищей. Кроме того, поджелудочная железа вырабатывает инсулин и глюкагон, которые являются основными гормонами, регулирующими уровень глюкозы.
Причины развития воспалительного процесса
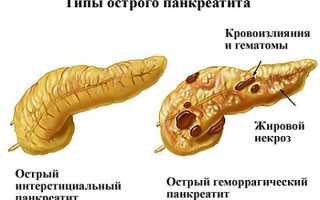
В современной медицине, воспаление поджелудочной железы относится к отдельному заболеванию, известному как панкреатит. Этот патологический процесс может проявляться в острой форме или переходить в хроническую стадию. Острая форма панкреатита характеризуется внезапными приступами, сопровождающимися интенсивной болью и представляющими угрозу для здоровья и жизни пациента. Хронический панкреатит, в свою очередь, сопровождается менее выраженными приступами, которые могут повторяться в течение длительного времени.
Различные факторы могут спровоцировать развитие воспалительного процесса в поджелудочной железе:
- Механическое воздействие на область живота;
- Перенесенные нервные потрясения и сильные стрессы;
- Бесконтрольное питание, а также регулярное потребление жирной, копченой, острой и соленой пищи;
- Гормональная терапия;
- Злоупотребление алкоголем.
Помимо внешних факторов, воспалению поджелудочной железы могут способствовать различные заболевания, такие как язвенная болезнь, желчнокаменная болезнь, цирроз печени и другие. В группу риска попадают люди с избыточным весом и пожилые люди.
Симптоматика
Воспаление поджелудочной железы – это патологический процесс, который сопровождается ярко выраженными симптомами, помогающими врачам диагностировать панкреатит:
- Острая форма. Пациенты испытывают сильную боль, которая усиливается в зависимости от положения тела. Часто острая форма панкреатита сопровождается тошнотой, рвотой, слабостью, головокружением и повышенной потливостью. Кожа становится бледной, температура тела повышается, брюшная стенка напрягается. Также может ухудшиться аппетит и появиться сильные головные боли. Врач при пальпации может обнаружить воспаленную поджелудочную железу с патологическими изменениями.
- Хроническая форма. В этой стадии панкреатита наблюдаются следующие симптомы: нарушение стула, быстрая потеря веса, отвращение к пище, особенно жирной и жареной, боль в подреберье, усиливающаяся при физической нагрузке. Существует несколько классификаций хронической формы панкреатита: болевая, бессимптомная, псевдоопухолевая и рецидивирующая.
Диагностические мероприятия
Для определения наличия панкреатита врач должен провести комплексное обследование пациента, которое включает несколько обязательных этапов:
- осмотр пациента (особое внимание уделяется его внешнему виду, цвету кожи и слизистых оболочек), пальпация живота;
- сбор информации о медицинской истории;
- проведение лабораторных исследований биологического материала: анализ крови и мочи;
- использование различных аппаратных методов исследования: рентгенография (проверка органов грудной клетки), ультразвуковое исследование, компьютерная томография, фиброгастродуоденоскопия, ангиография сосудов поджелудочной железы;
- лапароскопическое исследование (позволяет оценить состояние органов брюшной полости и при необходимости взять образец биологического материала для гистологического анализа).
Медикаментозная терапия
После постановки диагноза панкреатита, пациенту необходимо немедленно начать лечение, поскольку задержка может стоить ему жизни. Курс медикаментозной терапии для каждого пациента индивидуален. В первую очередь ему назначаются инфузии, которые восполняют потерю жидкости и нормализуют кровяное давление. Для смягчения воспалительного процесса прописываются соответствующие препараты. Также назначаются витамины, ферменты, спазмолитики и обезболивающие средства. В течение всего курса терапии пациент должен придерживаться строгой диеты.
В некоторых случаях при воспалении поджелудочной железы у пациентов развивается сахарный диабет. В таких случаях в лечение включается эндокринолог, который дополняет курс медикаментозной терапии своими назначениями.
Лекарственные травы при болях в желудке: рецепты, советы
Гастроэнтерит у детей: признаки, симптомы, лечение
Подготовка к ФГДС желудка и двенадцатиперстной кишки
Режим питания
Помимо применения лекарственных препаратов, ключевым фактором успешного лечения воспаления поджелудочной железы является специальное питание. Пациентам с данной патологией рекомендуется употреблять пищу не менее 6 раз в день в небольших порциях. Температура пищи не должна быть слишком высокой или низкой. В случае обострения хронического панкреатита, в течение нескольких дней допускается потребление только воды (негазированной минеральной). Также можно пить слабый чай или отвар шиповника.
Диета при воспалении поджелудочной железы предусматривает употребление паровой пищи. Мясные продукты нежирных сортов и рыбу можно приготовить в виде суфле. Также можно добавить в рацион овощное пюре, омлет и каши, приготовленные на воде. Через некоторое время можно включить в рацион запеченные груши и яблоки, фруктово-ягодные кисели и компоты, кисломолочные продукты, в том числе творог. В течение всего лечения необходимо полностью исключить использование специй, алкоголя и вредных продуктов.
Профилактические мероприятия
Для предотвращения обострения панкреатита пациентам рекомендуется своевременно проводить профилактику, которая включает соблюдение диеты, особенно стола №5 или №5П. Важно исключить из своего ежедневного рациона продукты, содержащие большое количество углеводов, такие как кондитерские изделия, мороженое, торты, печенье и т.д.
Частые вопросы
Какие симптомы сопровождают воспаление поджелудочной железы?
Симптомы воспаления поджелудочной железы могут включать боль в верхней части живота, тошноту, рвоту, потерю аппетита, похудание, желтуху и повышенную температуру тела.
Как лечится воспаление поджелудочной железы?
Лечение воспаления поджелудочной железы включает соблюдение диеты, принятие препаратов для снижения боли и воспаления, а также применение ферментных препаратов для поддержки пищеварения. В некоторых случаях может потребоваться госпитализация и проведение хирургического вмешательства.
Полезные советы
СОВЕТ №1
При первых признаках воспаления поджелудочной железы, таких как острая боль в животе, рвота, повышенная температура, немедленно обратитесь к врачу. Воспаление поджелудочной железы может быть серьезным и требовать специализированного лечения.
СОВЕТ №2
Следуйте рекомендациям врача относительно диеты и питания при воспалении поджелудочной железы. Обычно рекомендуется соблюдать диету с низким содержанием жира и белка, избегать острых, жирных и жареных продуктов, а также алкоголя. Регулярное питание в небольших порциях может помочь снизить нагрузку на поджелудочную железу и улучшить ее функцию.
СОВЕТ №3
Избегайте стрессовых ситуаций и психоэмоционального перенапряжения, так как они могут способствовать обострению воспаления поджелудочной железы. Постарайтесь найти способы расслабления и снятия стресса, такие как йога, медитация или прогулки на свежем воздухе.






 Лекарственные травы при болях в желудке: рецепты, советы
Лекарственные травы при болях в желудке: рецепты, советы Гастроэнтерит у детей: признаки, симптомы, лечение
Гастроэнтерит у детей: признаки, симптомы, лечение Подготовка к ФГДС желудка и двенадцатиперстной кишки
Подготовка к ФГДС желудка и двенадцатиперстной кишки