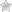Данные статистики показывают, что каждый десятый пациент хирургического отделения госпитализируется из-за кровотечений в органах желудочно-кишечного тракта. Обычно эти пациенты доставляются бригадой скорой помощи или поступают из терапевтического отделения. Лечение включает в себя терапию основного заболевания и меры по восполнению потерянной крови. Операция необходима только при серьезных проблемах с кишечником, таких как сосудистая ишемия, тромбоз или отмирание тканей.
Желудочно-кишечные кровотечения (ЖКК) являются негативными последствиями определенных заболеваний, которые представляют угрозу для здоровья и жизни пациента. Потери крови могут достигать четырех литров и требуют срочной медицинской помощи. Кровотечения из кишечника классифицируются по следующим критериям:
- причины развития (язвенные и не язвенные);
- характер кровопотерь (острые и хронические);
- симптоматика (явные и скрытые);
- время проявления (единичные и рецидивные).
Причины кишечных кровотечений могут быть разнообразными:
- Патологии ЖКТ:
- воспалительные процессы в слизистых органов пищеварительной системы (эрозивный гастрит, эзофагит, бактериальный и язвенный колиты);
- язвы разных отделов пищеварительного тракта;
- гранулематозное воспаление неясной этиологии в разных органах ЖКТ (болезнь Крона);
- поверхностные разрывы слизистых желудка и пищевода при повторяющейся рвоте (синдром Меллори-Вейсса);
- выпячивание стенок (дивертикулы) отделов ЖКТ;
- грыжа (отверстие или выпячивание) в диафрагме;
- геморрой;
- анальные повреждения;
- новообразования ЖКТ;
- инфекционные и паразитарные поражения в кишечнике;
- Заболевания, вызванные высоким давлением в воротной вене:
- хронические поражения печени (гепатит, цирроз);
- смещение воротной вены и ее ветвей новообразованием или грубым рубцом;
- образование тромбов в воротной и печеночной венах;
- Повреждения кровеносной системы:
- атеросклероз;
- аневризмы (выпячивания);
- варикоз вен пищевода или желудка;
- красная волчанка и дерматосклероз (патологии соединительной ткани);
- васкулит (поражение мелких сосудов);
- синдром Рандю-Ослера (кровотечение из мелких сосудов);
- формирование тромбов в сосудах брыжейки кишечника и их закупорка;
- Заболевания крови:
- тромбоцитопения;
- болезнь Виллебранда и гемофилия;
- геморрагический диатез;
- лейкоз;
- апластическая анемия.
Кишечное кровотечение часто вызывается поражением сосудов (склерозы, тромбозы, разрывы) и нарушением реакций организма по предотвращению и остановке кровотечений. Часто эти факторы проявляются одновременно. Кровотечения при язвах желудка и начальном отделе тонкой кишки обычно возникают при обострении хронической патологии и вызываются гнойным расплавлением стенки сосуда. Иногда истечение крови из прямой кишки наблюдается после длительного запора. У грудных младенцев истечение крови может быть вызвано заворотом кишок, а у детей старше – образованием полипов в толстой кишке.
Симптомы кишечных кровотечений зависят от места их возникновения. Самыми явными признаками являются наличие крови в испражнениях и рвоте. Алая кровь в рвоте может появиться при истечении крови из эрозий, варикозных вен пищевода или желудка. При язвенных кровотечениях и синдроме Маллори-Вейсса кровь приобретает коричневый оттенок после реакции с соляной кислотой. Кровь в кале может быть неизменной при сиюминутных язвенных кровотечениях свыше 100 мл или при истечении крови из нижних отделов пищеварительного тракта. При продолжительных кровотечениях из верхних отделов кал становится черным и дегтеобразным. Иногда это может быть единственным признаком скрытого язвенного кровотечения. Если кровь выделяется из тонкого кишечника, желудка или первых отделов толстого кишечника, она обычно равномерно распределена в кале. Кровотечение в прямой кишке характеризуется наличием кровяных сгустков в обычном кале. Опухоли прямой кишки могут вызывать ложные позывы к дефекации. Кроме наличия крови в испражнениях и рвоте, кровотечения из кишечника могут сопровождаться следующими признаками:
- головокружения;
- мышечная слабость;
- появление "мушек" и пелены перед глазами;
- липкий пот;
- бледность.
Признаки кровотечений зависят от объема потери крови и могут варьировать от легкой слабости до коматозного состояния. Отсутствие общих симптомов не исключает возможность кишечного кровотечения.
Пищевод переходит в желудок, где образуется сплетение вен. Воротная вена, собирающая кровь из кишечника, соединяется с верхней полой веной, которая снабжает кровью верхнюю часть тела. Повышенное давление в венах приводит к их расширению и повреждению, что вызывает кровотечение.
В начальной стадии пациент может не замечать патологии и не иметь явных симптомов. Кишечное кровотечение может возникнуть внезапно и иногда быть настолько обильным, что приводит к смертельному исходу.
Пурпура Шенляйна-Геноха и узелковый периартериит являются аутоиммунными заболеваниями, которые поражают стенки кровеносных сосудов и повышают их кровоточивость. Одним из проявлений этих заболеваний может быть истечение крови из желудка. Признаки кровотечений проявляются одновременно с симптомами основного заболевания.
Высокое кровяное давление в пораженных атеросклерозом сосудах увеличивает риск их разрыва при травме или резком изменении давления. В таких случаях кишечное кровотечение становится неизбежным. Перед кровотечениями из желудка могут появиться характерные признаки гипертонии. Иногда повышение кровяного давления может протекать без симптомов.
Гемофилия – это наследственное заболевание, характеризующееся плохой свертываемостью крови и склонностью к кровотечениям. Оно встречается только у мужчин. Кишечное кровотечение у пациентов с гемофилией может быть вызвано приемом нестероидных противовоспалительных препаратов или обострением язвенных болезней, эрозивного гастрита или геморроя.
Излияния крови в сальник и брыжейку кишечника требуют дифференциации с непроходимостью кишечника и острым аппендицитом. У пациентов с гемофилией кровотечения могут проявляться с задержкой, иногда через 12 часов или более после травмы.
Онкологические заболевания крови, которые нарушают процессы образования крови в красном костном мозге, негативно влияют на образование тромбоцитов, которые необходимы для свертывания крови. У четверти пациентов острый лейкоз переходит в геморрагическую форму, которая проявляется выраженными кровотечениями, включая кровотечения из пищеварительного тракта. Эти формы лейкоза прогрессируют очень быстро, и массивное кишечное кровотечение может привести к смерти. Симптомы кровотечения, особенно из сосудов ЖКТ, чаще проявляются при хронической форме лимфолейкоза.
Геморрагические диатезы – это группа приобретенных и наследственных заболеваний, которые характеризуются плохой свертываемостью крови и повышенной кровоточивостью. Кишечные кровотечения, вызванные геморрагическими диатезами, встречаются редко и составляют менее 1% всех острых кровотечений ЖКТ. Эти заболевания могут быть вызваны:
- нарушением сосудистой проницаемости;
- негативным влиянием на реакции организма, которые предотвращают кровоточивость;
- аномалиями мелких кровеносных сосудов или их хроническими патологиями.
Витамин К играет важную роль в свертывании крови. Его недостаток может вызвать повышенную кровоточивость, кровоизлияния в различные органы и внутренние кровотечения. Основные причины дефицита витамина К:
- низкое содержание в пище;
- плохое усвоение кишечником;
- избыточное потребление при печеночных заболеваниях.
Чтобы определить, достаточно ли в организме витамина К, можно сделать простой тест. Для этого нужно ущипнуть себя в области тыльной части кисти и оттянуть кожу. Если в месте воздействия появится синяк или ощутимое покраснение, это может свидетельствовать о дефиците витамина К.
В процессе свертывания крови участвуют различные вещества, включая протромбин. Недостаток протромбина в крови может быть врожденным или приобретенным. У пациентов с диагнозом "гипотромбинемия" кровотечения наблюдаются только при значительном снижении уровня протромбина. В таких случаях на теле пациента могут появиться синяки, возникнуть необъяснимые кровотечения, включая кишечные.
Для остановки кровотечений у таких пациентов могут использоваться вирусинактивированные концентраты протромбинового комплекса. При травмах и хирургических вмешательствах такие пациенты находятся под постоянным наблюдением врача. Лечение и профилактика могут включать в себя переливание замороженной плазмы.
Симптомы кишечных кровотечений схожи с симптомами носоглоточных кровотечений, так как кровь может попадать в ЖКТ при глотании. Кроме того, кровь иногда может попадать в дыхательные пути при рвоте. В таких случаях необходима дифференциальная диагностика. Массивные кровотечения из пищевода должны быть дифференцированы с инфарктом миокарда. Рвота наблюдается только при кровопотерях, в то время как инфаркт сопровождается болью в груди. Если женщина находится в репродуктивном возрасте, необходимо исключить внематочную беременность.
Для диагностики кишечных кровотечений применяются следующие методы:
- сбор анамнеза;
- физическое обследование и ректальное исследование прямой кишки;
- гемостазиограмма и клинический анализ крови;
- исследование кала;
- инструментальные исследования (основное – эндоскопия).
Лечение кишечных кровотечений включает:
- обеспечение пациента постельным режимом, исключающим физическую и эмоциональную нагрузку;
- выяснение причин кровотечения;
- восполнение потерянной крови путем внутривенных инфузий растворов, замещающих кровь; при значительной потере крови может потребоваться переливание крови или ее компонентов;
- применение препаратов, останавливающих кровотечение, и препаратов, содержащих железо (для лечения анемии);
- хирургические вмешательства.
При обильных и многократных кровотечениях оперативное лечение может быть последним спасительным средством для пациента. Срочная операция показана при прободении язвы и невозможности остановить кровотечение медикаментозными средствами, включая кровотечение из прямой кишки. Операция обычно проводится на ранних стадиях кровотечения, так как результаты поздних операций менее благоприятны.
При подозрении на пищеводное кровотечение следует вызвать бригаду скорой помощи. До их прибытия необходимо предпринять следующие меры:
- положить пациента, приподняв ему ноги;
- прекратить употребление пищи и жидкости;
- поместить на область кровотечения пузырь со льдом или другой охлажденный предмет;
- применить гемостатическое средство (например, Дицинон).
Не рекомендуется промывать желудок или делать клизму. При кровотечении из прямой кишки не следует сидеть, так как это может усилить кровотечение. Если пациент потерял сознание, можно использовать нашатырный спирт. До прибытия врача необходимо следить за его дыханием и сердечным ритмом.
После перенесенного кровотечения пациент должен голодать несколько дней, а питательные вещества должны вводиться в организм внутривенно. Затем в рацион пациента могут быть включены сырые яйца, молоко и фруктовое желе. Через неделю можно начать употреблять творог, перетертые каши, сваренные яйца, суфле из мяса и кисель.
После кровотечения требуется время для восстановления поврежденных органов и заживления ран. Строгая диета должна быть соблюдена не менее шести месяцев. В этот период не рекомендуется физическая активность.
Через полгода пациенту рекомендуется пройти повторное обследование и придерживаться всех рекомендаций гастроэнтеролога. Вопрос о необходимости санаторно-курортного лечения следует обсудить с врачом.
Прогнозы относительно исходов кишечного кровотечения сложно делать, так как на них влияет множество факторов. Смертность при кровотечениях из ЖКТ всегда остается высокой. Главное – своевременно выявить основное заболевание, вызывающее кровотечение, и провести соответствующее лечение.
Частые вопросы
Какие могут быть причины кровотечения в кишечнике?
Кровотечение в кишечнике может быть вызвано различными причинами, такими как язвы, полипы, рак, воспалительные заболевания (например, язвенный колит или болезнь Крона), сосудистые аномалии или травмы.
Какие симптомы свидетельствуют о кровотечении в кишечнике?
Симптомы кровотечения в кишечнике могут включать кровь в стуле (кровавые прожилки, черная или красная кровь), кровавые рвоты, учащенное сердцебиение, слабость, бледность кожи и снижение уровня гемоглобина в крови.
Как диагностируется и лечится кровотечение в кишечнике?
Диагностика кровотечения в кишечнике может включать проведение эндоскопии, колоноскопии, рентгенографии, компьютерной томографии или ангиографии. Лечение зависит от причины кровотечения и может включать медикаментозную терапию, эндоскопическое удаление опухолей или полипов, хирургическое вмешательство или трансфузию крови.
Полезные советы
СОВЕТ №1
При первых признаках кровотечения в кишечнике необходимо немедленно обратиться за медицинской помощью. Не пытайтесь самостоятельно остановить кровотечение, так как это может быть опасно для вашего здоровья.
СОВЕТ №2
При ожидании приезда скорой помощи, попробуйте принять положение лежа на боку с поднятыми ногами. Это поможет уменьшить кровоток в области кишечника и может помочь снизить интенсивность кровотечения.
СОВЕТ №3
Если у вас есть история кровотечений в кишечнике или вы принимаете препараты, которые могут увеличить риск кровотечения, обязательно проконсультируйтесь с врачом о мерах предосторожности и возможных способах предотвращения кровотечений.